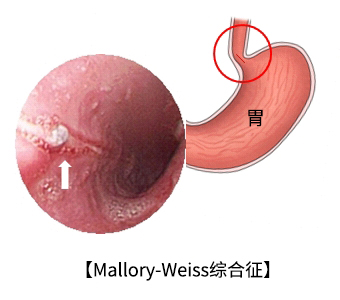
一般情況下Mallory-Weiss綜合征首先選擇內(nèi)科治療��,積極糾正凝血因子的缺乏或凝血障礙。
非手術(shù)治療
Mallory-Weiss綜合征的內(nèi)科治療手段主要有用含有去甲腎上腺上腺上腺素(norepinephrine)的冰鹽水灌洗胃��、輸血�����、靜脈滴注止血劑與組胺H2-受體阻滯藥(如泰胃美cimetidine或雷尼替丁ranitidine)�����、靜脈輸液及胃腸減壓等措施�����。
去甲腎上腺上腺上腺素對平滑肌�����,特別是對血管平滑肌有較強的收縮作用�。通常在250ml冰鹽水內(nèi)加去甲腎上腺上腺上腺素8mg經(jīng)胃管注入到胃內(nèi),保留20~30min吸出���,重復(fù)灌洗,有較好的止血作用���。
個別病例用神經(jīng)垂體血管升壓素(vasopressin)治療有效����,上消化道的出血能得到控制。
補充血容量是治療Mallory-Weiss綜合癥的重要措施�,可以預(yù)防失血性休克。據(jù)Freeark等的經(jīng)驗���,輸血量自2000ml~9500ml不等�,平均輸血量為5770ml�。需要外科治療的病例,術(shù)前要做好大量輸血的準(zhǔn)備���。
有作者報道用選擇性的腹腔動脈栓塞術(shù)(栓塞胃左動脈及其分支)治療Mallory-Weiss綜合征��,認為止血效果滿意����。但食管賁門黏膜撕裂嚴重�、病變多發(fā)的病例,這種療法難以奏效�����。
有作者報道在內(nèi)鏡下用去甲腎上腺上腺上腺素溶液浸泡的棉拭子涂抹Mallory-Weiss病變的局部,或通過內(nèi)鏡對撕裂處的活動出血點進行電凝止血�,部分病例可以達到治愈的目的。
近年來��,多數(shù)作者不主張對Mallory-Weiss綜合征病人用三腔管進行壓迫止血�,因為三腔管內(nèi)的壓力不足以壓迫、制止上消化道動脈出血���。手術(shù)探查或尸檢證實三腔管內(nèi)的套囊不但未能起到壓迫止血的目的���,反而使食管賁門黏膜的撕裂傷加重,出血量增加����。
手術(shù)治療
①上消化道出血經(jīng)正規(guī)內(nèi)科治療而不能停止者或者轉(zhuǎn)化為大出血者;②上消化道大出血經(jīng)內(nèi)科保守治療后出血停止但又復(fù)發(fā)���,而且出血量大���,繼續(xù)內(nèi)科治療估計難以控制者;③病人大量嘔血��、病情危重者�����。
Mallory-Weiss綜合征在臨床上往往診斷為“不明原因的上消化道大出血”而進行手術(shù)探查的���。實際上Mallory-Weiss綜合征只不過是引起上消化道出血的原因之一�。
評估出血量��;行胃鏡檢查����,明確出血的具體部位;排除食管靜脈曲張破裂引起的出血����。手術(shù)探查全麻下進行。
①病人取仰臥位����,行上腹部正中切口或旁正中切口,逐層剖腹��。開腹后��,首先對胃與十二指腸進行觸診�����,排除其他原因引起的上消化道出血。絕大多數(shù)Mallory-Weiss綜合征病人的胃與十二指腸在望診及觸診時屬于正常�,很難發(fā)現(xiàn)出血的部位和病變。
②待望診和觸診結(jié)束后�����,暫不游離胃與食管下段����,在胃大彎與胃小彎之間的中l(wèi)/3胃前壁做一斜形切口切開胃,顯露胃腔�,用吸引器吸除胃內(nèi)的血液及血凝塊,再用一塊小紗布暫時堵住胃幽門�����,仔細觀察上消化道的出血來源�����。
③若看到出血來自幽門以上而看不到出血性病變��,須將胃前壁切口兩端各延長4cm,使切口上���、下兩端距幽門與食管-胃結(jié)合部各約4cm��。將胃壁切口向左、右兩側(cè)及向外翻開���,便可清楚的顯示整個胃腔黏膜并進行檢查�����,但仍然看不到食管-胃結(jié)合部的黏膜���。在這種情況下術(shù)者可用一把中彎血管鉗夾住胃腔內(nèi)胃管的前端,并請麻醉師在病人的外鼻孔處固定住胃管����,術(shù)者用適當(dāng)?shù)睦ο蛳隆⑾蚯盃恳?��,用血管鉗夾住的胃管的前端�,便能將賁門黏膜連同食管下段的灰白色黏膜帶到手術(shù)野�,并能顯露食管-胃結(jié)合部黏膜皺襞的深處或凹陷處,進而可以發(fā)現(xiàn)食管賁門黏膜的撕裂與出血。若再用Deaver拉鉤或S形拉鉤伸入胃腔略加牽拉����,更有助于手術(shù)野的顯露。
④將凡能肉眼可見的食管賁門黏膜撕裂處黏膜及黏膜下活動性小動脈(靜脈)出血點逐一結(jié)扎(縫扎)止血或電凝止血�,之后將每一條黏膜撕裂口連同黏膜下層及肌層在胃腔內(nèi)進行連續(xù)縫合?���?p線最好選用5-0可吸收縫線,先從黏膜裂口的下端向上縫合���,縫合到黏膜裂口的上端后打結(jié)����;還可從黏膜裂口上端返轉(zhuǎn)縫針再向下同法縫合1次�,使兩次縫線相互交叉,縫合到裂口下端后打結(jié)�����。這種雙重交叉連續(xù)縫合法修補食管賁門黏膜撕裂的止血效果更為可靠���。但要注意在縫合黏膜裂口時多帶一些裂口深部的肌層組織���,以預(yù)防縫合后在黏膜下形成血腫或肌層撕裂處繼續(xù)出血����??p合結(jié)束后要反復(fù)仔細檢查縫合處有無出血,凡出血點都要止血����。
⑤遇到食管賁門穿透性全層撕裂病例時���,先用可吸收縫線從胃腔內(nèi)連續(xù)全層內(nèi)翻縫合法關(guān)閉裂口����,再用小圓針細絲線間斷縫合裂口的漿膜層或漿肌層(外膜)���,其后再用帶蒂膈肌瓣或心包片縫合覆蓋裂口處�����,使裂口的修補更為安全可靠����,預(yù)防術(shù)后撕裂口瘺。
⑥用間斷或連續(xù)內(nèi)翻縫合法縫合關(guān)閉胃前壁切口����。術(shù)前有食管裂孔疝或胃食管反流癥狀的病人,應(yīng)同時施行抗反流手術(shù)�����,如胃底折疊術(shù)(fundoplcation)���。有些作者提倡在縫合關(guān)閉胃前壁切口后���,在胃前壁另行切口安裝1根胃造瘺管用以術(shù)后胃腸減壓。其優(yōu)點是手術(shù)結(jié)束后便可拔除鼻胃管����,避免胃管繼續(xù)壓迫食管賁門黏膜撕裂處而引起繼發(fā)性出血。另一些作者則主張術(shù)后仍用鼻胃管進行胃腸減壓�。這兩種意見均有可取之處。臨床上已對Mallory-Weiss綜合征施行外科手術(shù)治療后�,一般都用鼻胃管進行胃腸減壓。
⑦逐層縫合腹部切口�����,關(guān)腹。